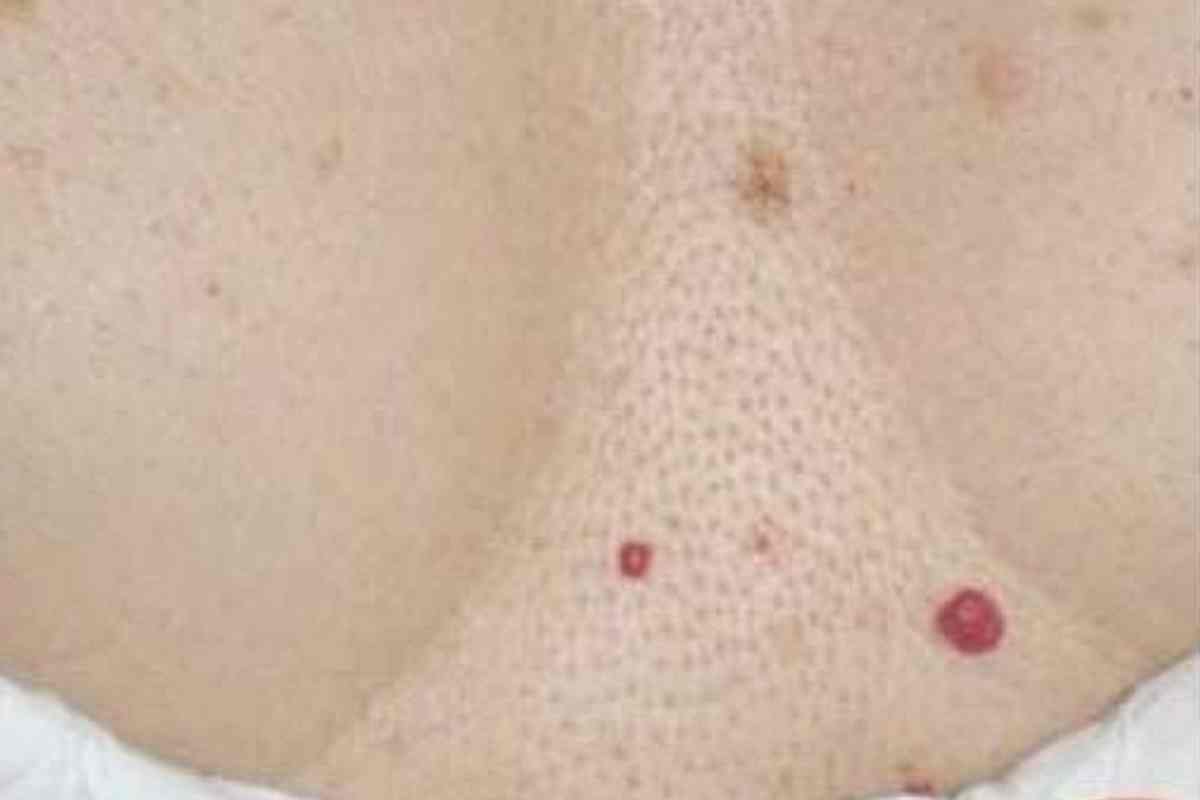
Pontinhos ou pequenas manchas vermelhas na pele são extremamente comuns e, na maioria das vezes, benignos. Eles variam de angiomas rubi (também chamados de angiomas de cereja) e telangiectasias (vasinhos) a foliculites, picadas de inseto, dermatites e outras causas frequentes do dia a dia. Em outros cenários, porém, essas pintinhas podem representar sinais de alerta — como nas petequias e púrpuras, que não desaparecem à pressão e podem estar associadas a alterações das plaquetas, coagulação ou infecções sistêmicas. Distinguir o que é comum e o que precisa de avaliação imediata evita ansiedade desnecessária e, quando necessário, agiliza um tratamento eficaz.
Nem todo ponto vermelho é perigoso, mas alguns padrões exigem atenção. Procure ajuda médica com rapidez se houver febre, dor intensa, mal‑estar geral, sangramentos (nariz, gengivas), dispneia ou se as manchas não clareiam à pressão (teste simples que você faz encostando um copo transparente sobre a lesão). Essas situações podem indicar problemas que não devem esperar.
Este artigo foi pensado como um guia prático e completo, com linguagem acessível e foco em segurança. Você vai aprender a identificar padrões visuais e sensoriais, diferenciar as causas mais comuns, entender quando e como tratar, montar uma rotina de cuidados que reduz irritações e recidivas e conhecer opções de tratamento médico quando forem indicadas. Incluímos, ainda, uma tabela nutricional de suporte cutâneo e vascular (que não “cura” manchas, mas ajuda a pele a se recuperar melhor), um checklist de alerta e um FAQ para as dúvidas recorrentes.
Por fim, vale um lembrete importante: promessas de “cura instantânea” costumam ser marketing vazio. Certas condições melhoram rapidamente; outras precisam de tempo, disciplina e, às vezes, intervenção especializada. Usar a informação correta, no momento certo, é o caminho mais curto entre você e uma pele mais saudável.
Principais causas de pontinhos vermelhos (do mais comum ao que exige atenção)
Angioma rubi (angioma senil/“pintas de sangue”) — geralmente benigno
Como reconhecer
São pápulas arredondadas, variando do vermelho‑cereja ao vinho, sem dor e, em geral, sem coceira. Surgem preferencialmente no tronco e tendem a aumentar com a idade. Quando você pressiona com um copo transparente (diacoscopia), podem clarear parcialmente porque são formações vasculares superficiais; porém, não somem sozinhas.
Quando tratar
A indicação é principalmente estética: quando incomodam pelo visual, quando sangram por atrito (alças de sutiã, cintos, colares) ou quando a pessoa se sente constrangida com roupas mais abertas.
Opções médicas
O tratamento deve ser feito por dermatologista. As opções incluem laser (pulsed dye, Nd:YAG), eletrocoagulação e criocirurgia. O não recomendado: tentar remover em casa — isso aumenta risco de sangramento, infecção e cicatriz.
Telangiectasias e “aranhas vasculares”
Aparência
Pequenos vasos finos, lineares ou ramificados, visíveis principalmente em face, tórax e pernas. No tronco e na face, podem acompanhar rosácea; nas pernas, relacionam‑se a insuficiência venosa e fatores hormonais.
Fatores
Genética, exposição solar crônica, variações hormonais, temperatura, rosácea e, menos comumente, doenças hepáticas (sobretudo quando há outros sinais).
Manejo
Fotoproteção diária é regra de ouro. Tratamento com laser ou luz intensa pulsada pode ser indicado pelo dermatologista. Nas pernas, avaliar meias de compressão e hábitos (não ficar muito tempo em pé parado, movimentar‑se).
Foliculite (inflamação do folículo)
Sinais
Pontinhos vermelhos, muitas vezes com centro esbranquiçado, em áreas com pelos: tórax, costas, nádegas, virilha, axilas. Pode haver prurido, sensação de queimação ou ardor.
Desencadeantes
Suor + atrito (roupas justas, tecidos sintéticos), uso de lâmina ou cera, piscinas/banheiras (foliculite por Pseudomonas), produtos com fragrâncias fortes.
Cuidados
-
Higiene suave com sabonete de pH fisiológico.
-
Evitar atrito (trocar para roupas respiráveis, de algodão ou tecnologia “dry”).
-
Trocar roupas logo após treinos.
-
Se persistir, o médico pode prescrever tópicos antibacterianos ou antifúngicos e orientações específicas.
Dermatites de contato e urticária
Padrão
Placas e pápulas avermelhadas que coçam bastante. Podem aparecer após contato com cosméticos, metais (níquel), plantas, produtos de limpeza, perfumes, tecidos.
Conduta
-
Identificar e evitar o gatilho.
-
Usar hidratantes hipoalergênicos.
-
Em casos moderados/graves, o médico pode recomendar anti‑histamínicos e/ou corticoides tópicos por tempo limitado.
Picadas de insetos
Padrão
Pápulas vermelhas, por vezes em “linhas” (padrão “café da manhã, almoço e jantar” típico de percevejos) ou agrupadas, com coceira intensa.
Prevenção
Telas, repelentes, roupas longas à noite e, se viajar, inspecionar colchoões/rodapés. Não coçar evita infecção secundária e hiperpigmentação pós‑inflamatória.
Atenção: petequias/púrpuras (pontos que não desaparecem à pressão)
Como reconhecer
Pontos “pin‑point” vermelho‑vinho/roxo, planos, que não coçam e não clareiam quando você pressiona com um copo (teste de diascopia negativo). Podem se agrupar em áreas de trauma (alças, elásticos).
Possíveis causas
Traumas e esforços intensos (tosse, vômito, levantamento de peso) podem causar petequias. Entretanto, também podem indicar distúrbios de plaquetas/coagulação, reações a medicamentos ou infecções. Exigem avaliação.
Procure urgência se houver
Febre, mal‑estar, sangramentos nas gengivas/nariz, manchas em expansão ou tontura. Esses sinais, junto com petequias/púrpura, merecem investigação imediata.
Outras causas menos frequentes
Hemangiomas na infância, vasculites, condições autoimunes (lúpus, dermatomiosite), doenças sistêmicas e reações medicamentosas variadas. Nesses casos, a avaliação dermatológica/hematológica é essencial.
Guia prático: diferencie em casa (sem diagnosticar!)
Checklist visual e sensorial
Dói? Coça? Sangra?
-
Coça e é elevada? Pense em picada, dermatite ou foliculite.
-
Não dói/nem coça e é redondinha cereja? Pode ser angioma rubi.
-
Vasinhos finos, em teias? Telangiectasias.
Some/clareia quando pressiona com um copo?
-
Clareia: geralmente lesões vasculares superficiais (angiomas/telangiectasias).
-
Não clareia: suspeitar de petequias/púrpura → atenção aos sinais sistêmicos.
Há sintomas sistêmicos?
Febre, cansaço, sangramentos, dor intensa: sinal de alerta.
O que observar ao longo dos dias
-
Número de lesões: aumentando?
-
Crescimento e cor: mudam de formato/elevação?
-
Gatilhos: piora com sol, cosméticos, atrito, banho quente?
O que não fazer
-
Não cutucar/espremer.
-
Não “queimar” com receitas caseiras, ácido puro, vinagre sem diluir, alvejante.
-
Não arrancar “pintinhas” com lâmina/agulha.
Tudo isso aumenta risco de cicatriz, infecção, sangramento e pigmentação.
Quando procurar um profissional de saúde
Sinais de alerta imediato
-
Febre + manchas que não desaparecem à pressão.
-
Dor intensa, sangramentos, tontura, desmaio.
-
Início súbito e difuso de pontinhos vermelhos, especialmente em crianças, idosos, gestantes e imunossuprimidos.
Avaliação eletiva (não urgente) indicada
-
Lesões que aumentam, sangram com atrito, mudam de cor/forma.
-
Impacto estético/autoestima (ex.: angiomas/telangiectasias).
Exames úteis conforme o caso
-
Dermatoscopia (ampliação de lesões).
-
Hemograma/plaquetas, coagulação, função hepática/renal quando houver suspeita.
-
Testes de contato (dermatite alérgica).
-
Biópsia em casos selecionados.
Tratamentos e cuidados mais indicados (conforme a causa)
Angioma rubi e telangiectasias
Procedimentos
-
Laser pulsed dye (Pulsed Dye Laser, PDL), Nd:YAG, luz intensa pulsada para telangiectasias; eletrocoagulação e criocirurgia para alguns angiomas.
-
Realizados por dermatologista.
Recuperação, custos e cuidados
-
Após laser: vermelhidão/transitório edema por alguns dias.
-
Fotoproteção rigorosa pós‑procedimento.
-
Evitar fricção e calor excessivo por 48–72 h.
Foliculite/dermatites/picadas
Rotina de pele
-
Sabonete suave (pH fisiológico), banho morno curto.
-
Hidratação diária (loções sem perfume, com ceramidas/niacinamida).
-
Roupas respiráveis; evitar malha sintética apertada.
-
Pausar lâmina/depilação nas áreas ativas.
Medicamentos tópicos (conforme prescrição)
-
Antissépticos suaves (clorexidina aquosa, por tempo limitado).
-
Antibacterianos/antifúngicos tópicos para foliculite.
-
Anti‑histamínicos/corticoides tópicos para dermatite/urticária, por curto período e com orientação.
Petequias/púrpura
Tratar a causa (não a mancha)
-
Avaliação médica para investigar plaquetas, coagulação, medicamentos em uso e possíveis infecções.
-
Evitar anti‑inflamatórios por conta própria (podem agravar sangramentos).
-
Seguir plano individualizado do médico.
Suporte de estilo de vida
Hábitos que somam
-
Fotoproteção diária (FPS 30+), inclusive em dias nublados.
-
Sono adequado e gerenciamento de estresse (ambos impactam na pele).
-
Atividade física regular: melhora a circulação e o tônus vascular.
-
Evitar tabaco: tabagismo piora microcirculação e qualidade de colágeno.
Rotina diária para pele saudável e menos reativa (passo a passo)
Manhã
Limpeza, hidratação, proteção
-
Lavar o rosto/corpo com limpador suave (sem sulfatos agressivos).
-
Aplicar hidratante adequado ao seu biotipo (pele seca: cremes; oleosa: gel‑creme).
-
Protetor solar FPS 30+ (rosto, pescoço, áreas expostas). Reaplicar a cada 2–3 h em exposição.
Noite
Banho e tratamento
-
Banho morno (evite água muito quente).
-
Hidratante generoso pós‑banho (pele úmida ajuda a reter água).
-
Para foliculite/queratose pilar, revezar dias com ativos como ácido salicílico (0,5–2%), lático (5–10%) ou ureia (10%), sempre testando tolerância e evitando áreas irritadas.
Corpo e roupas
Dicas práticas
-
Preferir tecidos respiráveis (algodão, dry fit).
-
Lavar roupas de ginástica logo após o uso.
-
Evitar fricção prolongada de mochilas, alças e cintos em áreas sensíveis.
Tabela Nutricional de suporte cutâneo/vascular (por porção comum)
Nota: alimentação não “apaga” pontinhos, mas apoia colágeno, vasos e imunidade, otimizando recuperação e manutenção da pele.
| Nutriente | Alimentos‑fonte | Porção | Qtde aprox. | Por que importa |
|---|---|---|---|---|
| Vitamina C | Kiwi, laranja, pimentão | 1 un / ½ xíc. | 60–90 mg | Síntese de colágeno, cicatrização, antioxidante |
| Vitamina K* | Couve, espinafre | 1 xíc. cozida | 300–500 µg | Coagulação e saúde vascular |
| Zinco | Carne magra, sementes de abóbora | 100 g / 2 col. | 3–5 mg | Imunidade cutânea, reparo tecidual |
| Ômega‑3 | Sardinha, atum, linhaça | 100 g / 1 col. | 1–2 g | Ação anti‑inflamatória |
| Bioflavonoides | Cítricos, uva roxa | 1 xíc. | — | Proteção capilar e antioxidantes |
| Proteínas | Ovos, iogurte grego | 2 un / 170 g | 12–20 g | Base estrutural para reparo e manutenção de pele e vasos |
* Se você usa anticoagulantes, mantenha a ingestão de vitamina K estável e converse com seu médico sobre ajustes de dose.
Erros comuns que pioram os pontinhos vermelhos
“Queimar” ou cortar em casa
Jamais tente remover angiomas ou vasinhos por conta própria. O risco de sangramento, infecção e cicatriz é alto — e o resultado estético costuma ser ruim.
Autodiagnóstico com fotos da internet
Lesões diferentes podem parecer iguais em fotos. Diagnósticos errados atrasam o tratamento correto e podem ser perigosos (especialmente em petequias/púrpuras).
Esfregar com esponja áspera/ácidos fortes
Fricção agressiva e ácidos não orientados irritam a pele, ampliam a vermelhidão e podem manchar (hiperpigmentação pós‑inflamatória).
Dúvidas Frequentes (FAQ)
Pontinhos vermelhos somem sozinhos?
Depende da causa. Dermatites e foliculites podem regredir com cuidados adequados. Angiomas rubi e telangiectasias tendem a permanecer e, se desejado, exigem procedimentos para remoção.
Posso espremer ou furar?
Não. Espremer aumenta risco de sangramento, infecção e cicatrizes. Procure um profissional.
Existe pomada que “apaga” angioma?
Não há creme que elimine angioma rubi. Para vasinhos telangiectásicos, laser/luz costumam ser mais eficazes que tópicos.
Quando um ponto vermelho é perigoso?
Quando não desaparece à pressão e vem acompanhado de febre, sangramento, mal‑estar, ou quando surge subitamente e de forma difusa. Procure urgência.
Sol piora?
A exposição solar evidencia vasinhos e pode agravar rosácea. Use protetor solar diariamente.
Crianças podem ter?
Sim. Em crianças, são comuns picadas, dermatites e hemangiomas infantis (geralmente benignos). Avalie com pediatra/dermatologista.
Posso usar vinagre puro para “secar”?
Não. Vinagre puro irrita e pode queimar a pele. Em algumas situações, o dermatologista pode orientar diluições específicas para o couro cabeludo/foliculite, mas nunca use sem orientação.
E se o pontinho sangra com atrito?
Pode ser angioma. Se sangra com frequência ou incomoda, converse com o dermatologista sobre remoção (laser/eletrocoagulação).
Conclusão
A grande maioria dos pontinhos vermelhos é benigna e manejável com hábitos simples, como fotoproteção, hidratação, higiene suave e redução de atrito. Angiomas e telangiectasias são comuns e costumam ser tratados por opção estética. Foliculites, dermatites e picadas melhoram com rotinas adequadas e, quando necessário, tópicos prescritos.
O ponto crítico é reconhecer quando se preocupar: manchas que não clareiam à pressão, acompanhadas de febre, sangramentos ou mal‑estar, pedem avaliação imediata. Evite autoprocedimentos e receitas caseiras agressivas. Em caso de dúvida, fotografe a evolução, anote gatilhos e procure um profissional. Com informação correta e cuidados consistentes, você protege sua pele, evita complicações e promove bem‑estar a longo prazo.
Aviso de Isenção de Responsabilidade
Este conteúdo tem caráter informativo e educacional e não substitui consulta, diagnóstico ou tratamento médico. Pontinhos vermelhos podem ter múltiplas causas, que vão de condições benignas e autolimitadas a situações que exigem urgência. O uso deste material visa orientar decisões seguras no cotidiano, mas não substitui a avaliação clínica individual, exame físico e, quando necessário, exames complementares. Se você tem sintomas persistentes, difusos, associados a febre, sangramentos ou mal‑estar, procure atendimento médico imediato.
Procedimentos como remoção de angiomas, tratamentos a laser e uso de medicamentos tópicos/orais devem ser indicados e acompanhados por profissionais habilitados, levando em conta histórico, comorbidades, uso de medicamentos (incluindo anticoagulantes) e condições especiais (gestação, lactação, imunossupressão, doenças autoimunes). A automedicação e o uso de substâncias cáusticas ou receitas caseiras sem respaldo podem gerar queimaduras, infecções, cicatrizes e atrasar o diagnóstico de condições que precisam de manejo específico.
Os hábitos de vida e a alimentação descritos oferecem suporte geral à saúde da pele, mas não curam lesões vasculares ou inflamatórias por si só. A resposta aos cuidados varia entre indivíduos conforme genética, ambiente, rotinas e condições clínicas. Utilize este guia como base para perguntas qualificadas na sua consulta e siga as orientações personalizadas do seu médico ou dermatologista.